1. Khung khái niệm tổng quát
| Thuật ngữ | Định nghĩa ngắn gọn | Chủ sở hữu | Phạm vi chia sẻ | Chuẩn trao đổi dữ liệu điển hình |
|---|---|---|---|---|
| EMR – Electronic Medical Record Bệnh án điện tử | Hồ sơ lâm sàng do một cơ sở y tế (bệnh viện, phòng khám) tạo & quản lý | Cơ sở y tế | Nội bộ hoặc in giấy khi bệnh nhân chuyển viện | HL7 v2.x, CDA, DICOM (nội viện) |
| EHR – Electronic Health Record Hồ sơ sức khỏe điện tử | Tập hợp hồ sơ sức khỏe trọn đời của bệnh nhân, được liên thông giữa nhiều cơ sở y tế | Hệ thống HIE/RHIO, Bộ Y tế, nhà cung cấp CNTT y tế | Liên cơ sở – cho phép truy cập có kiểm soát | HL7 FHIR, IHE XDS/XCA, DICOMweb |
| PHR – Personal Health Record Hồ sơ sức khỏe cá nhân | Hồ sơ do chính bệnh nhân quản lý, kết hợp dữ liệu lâm sàng + dữ liệu bệnh nhân tự ghi (PGHD) | Bệnh nhân | Bệnh nhân quyết định chia sẻ với ai | FHIR Patient-Access API, SMART on FHIR, Apple/Google HealthKit |
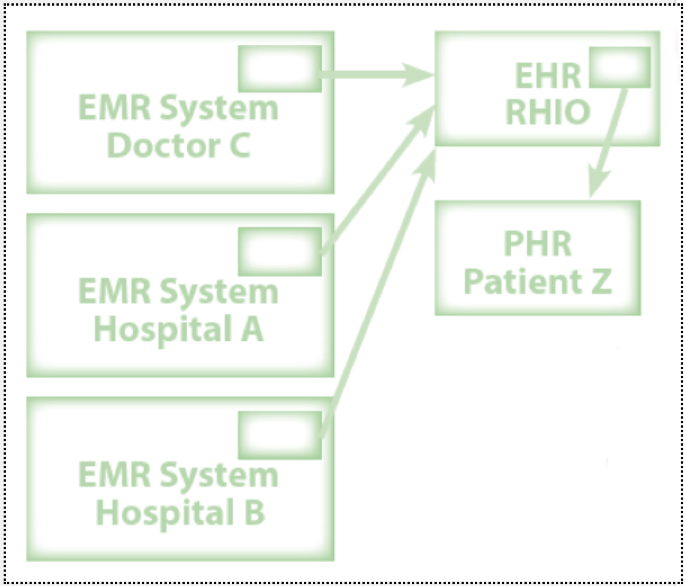
Luồng dữ liệu minh hoạ
EMR của Bác sĩ C, Bệnh viện A, Bệnh viện B gửi dữ liệu theo chuẩn HL7/DICOM → được quy tụ tại Regional HIE (RHIO) tạo thành EHR toàn diện → bệnh nhân trích một phần hoặc toàn bộ vào PHR riêng để tự quản lý và chia sẻ khi cần.
2. EMR – Electronic Medical Record
- Thành phần dữ liệu: thông tin hành chính, chẩn đoán, diễn biến, chỉ định, kết quả CLS, thuốc, thủ thuật.
-
Lợi ích
- Thay thế bệnh án giấy, giảm sai sót ghi chép.
- Hỗ trợ truy xuất nhanh khi tái khám, nghiên cứu nội bộ.
-
Giới hạn
- Không liên thông ngoài “bức tường” cơ sở y tế.
- Bệnh nhân thường chỉ nhận được bản in/hồ sơ PDF tóm tắt.
- Chuẩn dữ liệu không đồng nhất giữa các phần mềm nội viện.
Quy định tại Việt Nam
- Thông tư 46/2018/TT-BYT và Thông tư 24/2020/TT-BYT đặt nền tảng pháp lý cho BAĐT, quy định chữ ký số, lưu trữ, sao lưu, bảo mật.
3. EHR – Electronic Health Record
-
Khác biệt cốt lõi
- Liên thông: tích hợp EMR tại nhiều điểm chăm sóc (bệnh viện, phòng khám, labo, nhà thuốc).
- Thống nhất định danh bệnh nhân (MPI – Master Patient Index).
- Chuẩn hoá mã hoá (ICD-10/11, SNOMED CT, LOINC, RxNorm) giúp dữ liệu ngữ nghĩa có thể hiểu được bởi máy.
-
Các tầng kỹ thuật
- Giao thức: HL7 v2/v3 → FHIR R4/R5, IHE XDS/XCA, DICOMweb.
- Tầng tích hợp: Health Information Exchange (HIE)/Regional Health Information Organization (RHIO).
- Dịch vụ giá trị gia tăng: cảnh báo lâm sàng, phân tích dữ liệu, báo cáo cộng đồng.
-
Lợi ích
- Giảm lặp xét nghiệm, tránh tương tác thuốc, ra quyết định nhanh hơn.
- Cho phép theo dõi liên tục bệnh mạn tính (CDM) nhờ dữ liệu đầy đủ.
- Hỗ trợ quản lý dân số, thanh toán BHYT chính xác.
- Thách thức: thống nhất hạ tầng định danh, bảo mật (HIPAA/GDPR), chia sẻ chi phí vận hành HIE.
4. PHR – Personal Health Record
-
Các mô hình PHR
- Tethered/Portals: gắn liền với EHR của bệnh viện.
- Untethered: độc lập (ứng dụng di động, nền tảng cloud).
- Hybrid: đồng bộ hai chiều qua API FHIR.
- Dữ liệu tiêu biểu: dị ứng, thuốc, tiền sử gia đình, dữ liệu thiết bị đeo (đường huyết, SpO₂, nhịp tim), chỉ số hoạt động, nhật ký cá nhân.
-
Lợi ích
- Trao quyền cho bệnh nhân, tăng tuân thủ điều trị.
- Bổ sung dữ liệu hoàn cảnh sống (SDoH) giúp bác sĩ quyết định chính xác hơn.
- Hỗ trợ chăm sóc tại nhà & telehealth.
- Thách thức: bảo mật, trình độ số của bệnh nhân, tính pháp lý dữ liệu do bệnh nhân tự nhập.
5. Lộ trình triển khai EMR → EHR → PHR
| Giai đoạn | Mục tiêu chính | Hành động then chốt |
|---|---|---|
| 1. Chuẩn hoá EMR | Số hoá hoàn toàn bệnh án trong nội viện | - Chọn giải pháp BAĐT tuân thủ TT 46/2018/TT-BYT - Gắn mã hoá ICD-10, LOINC, DICOM chuẩn ngay từ đầu |
| 2. Kết nối liên thông tạo EHR | Liên thông dữ liệu liên cơ sở | - Triển khai HL7 FHIR Gateway & XDS Registry/Repository - Thiết lập MPI & Cơ chế xác thực (HSM/KYC) |
| 3. Mở rộng sang PHR | Bệnh nhân chủ động quản lý dữ liệu | - Cung cấp Patient Access API theo FHIR R4 - Tích hợp thiết bị đeo/IoT (BLE, Continua) |
| 4. Phân tích & ra quyết định | CDS, AI, nghiên cứu dữ liệu y tế | - Kết nối kho dữ liệu (Data Lakehouse) - Áp dụng AI/ML cho cảnh báo sớm, cá nhân hoá điều trị |
6. Xu hướng & khuyến nghị
- HL7 FHIR + SMART on FHIR sẽ trở thành chuẩn de-facto cho cả EMR-EHR-PHR nhờ cấu trúc RESTful, hỗ trợ di động.
- OpenEHR archetype và SNOMED CT giúp mô hình dữ liệu giàu ngữ nghĩa, giảm rủi ro “bia, rượu” (same-term-different-meaning).
- Bảo mật & quyền riêng tư phải song hành: áp dụng mã hoá đầu-cuối, phân quyền RBAC/ABAC, nhật ký truy cập (audit trail).
-
Việt Nam nên:
- Hoàn thiện Định danh y tế quốc gia (National Health ID).
- Ban hành Bộ hồ sơ dữ liệu tối thiểu (Minimum Data Set) thống nhất.
- Khuyến khích FHIR Sandbox để nhà phát triển dễ thử nghiệm, tăng tốc đổi mới.
Kết luận
- EMR là viên gạch đầu tiên: số hoá bệnh án tại từng cơ sở.
- EHR là ngôi nhà chung, liên thông nhiều EMR thành “bức tranh toàn cảnh” sức khoẻ.
- PHR trao chìa khoá ngôi nhà đó cho chính bệnh nhân, bổ sung dữ liệu do họ tạo ra.
Khi ba lớp dữ liệu này liên kết mạch lạc, hệ thống y tế sẽ an toàn hơn, hiệu quả hơn, cá nhân hoá hơn – đó chính là mục tiêu của chuyển đổi số y tế trong kỷ nguyên 4.0.








