Cập nhật 2026: Những thay đổi lớn nhất trong điều trị rối loạn lipid mà bác sĩ cần biết
Tháng 3 năm 2026, Hội Tim mạch Hoa Kỳ (AHA) và Trường môn Tim mạch Hoa Kỳ (ACC) công bố hướng dẫn 2026 về quản lý rối loạn lipid máu, thay thế hoàn toàn phiên bản 2018. Đây là bản cập nhật toàn diện đầu tiên sau 8 năm, với ba thay đổi có tác động trực tiếp đến thực hành lâm sàng hàng ngày: mục tiêu LDL-C cụ thể theo từng nhóm nguy cơ, phương trình đánh giá nguy cơ PREVENT thay cho công cụ cũ, và khuyến cáo đo lipoprotein(a) ít nhất một lần trong đời ở mức độ bắt buộc (Class I). Bác sĩ tim mạch, nội khoa và đa khoa tại Việt Nam cần nắm rõ những thay đổi này để điều chỉnh phác đồ kịp thời.
Tổng quan và bảng so sánh 2018 so với 2026
Hướng dẫn 2026 được đồng đăng tải trên Circulation (DOI: 10.1161/CIR.0000000000001423) và JACC, tháng 3 năm 2026. Tên chính thức đổi từ "quản lý cholesterol máu" thành "quản lý rối loạn lipid máu", phản ánh phạm vi rộng hơn, bao gồm cả triglycerid dư (remnant particles) và lipoprotein(a).
Nội dung | Hướng dẫn 2018 | Hướng dẫn 2026 |
|---|---|---|
Mục tiêu điều trị | Cường độ statin | Mục tiêu LDL-C số cụ thể theo nhóm nguy cơ |
Phòng ngừa thứ cấp, nguy cơ rất cao | Không có ngưỡng số | LDL-C < 55 mg/dL |
Phòng ngừa thứ cấp, không phải nguy cơ rất cao | Không có ngưỡng số | LDL-C < 70 mg/dL |
Phòng ngừa tiên phát, nguy cơ cao | Không có ngưỡng số | LDL-C < 70 mg/dL |
Phòng ngừa tiên phát, nguy cơ trung bình | Không có ngưỡng số | LDL-C < 100 mg/dL |
Công cụ đánh giá nguy cơ | Pooled Cohort Equations | PREVENT-ASCVD |
Tuổi áp dụng tính nguy cơ 10 năm | 40-79 tuổi | 30-79 tuổi |
Lipoprotein(a) | Yếu tố tăng cường, tùy chọn | Class I: đo ít nhất 1 lần trong đời |
ApoB | Ít đề cập | Hữu ích khi TG > 200 mg/dL hoặc LDL-C đã đạt mục tiêu |
Bempedoic acid | Chưa có | Được khuyến cáo cho bệnh nhân không dung nạp statin |
Inclisiran | Chưa có | Thuốc bậc hai sau ức chế PCSK9 kháng thể đơn dòng |
Điểm vôi hóa mạch vành (CAC) | Dùng khi cân nhắc điều trị | Tích hợp vào bảng mục tiêu LDL-C |
Mục tiêu LDL-C theo nhóm nguy cơ: tiêu chí phân loại cụ thể
Phòng ngừa thứ cấp: ai là "nguy cơ rất cao"?
Bệnh nhân đã có bệnh tim mạch xơ vữa (ASCVD) được chia thành hai nhóm:
Nguy cơ rất cao (mục tiêu LDL-C < 55 mg/dL, non-HDL-C < 85 mg/dL) khi có một trong hai điều kiện:
- Từ 2 biến cố ASCVD chính trở lên: nhồi máu cơ tim, đột quỵ do thiếu máu, cơn đau thắt ngực không ổn định nhập viện, tái tưới máu vành/ngoại biên
- 1 biến cố ASCVD chính kèm ít nhất 2 trong 5 yếu tố sau: (1) đái tháo đường, (2) tăng huyết áp đang điều trị, (3) suy thận mạn độ 3-4 (eGFR 15-59 mL/phút/1,73m²), (4) hút thuốc lá đang diễn ra, (5) LDL-C tồn dư > 70 mg/dL dù đã điều trị statin tối đa.
Không phải nguy cơ rất cao (mục tiêu LDL-C < 70 mg/dL, non-HDL-C < 100 mg/dL): có bệnh ASCVD nhưng không đáp ứng tiêu chí trên.
Phòng ngừa tiên phát: phân tầng theo PREVENT và các yếu tố bổ sung
Với bệnh nhân chưa có ASCVD, mục tiêu LDL-C phụ thuộc nguy cơ 10 năm tính bằng PREVENT:
Nguy cơ 10 năm (PREVENT) | Phân loại | Mục tiêu LDL-C |
|---|---|---|
>= 20% | Nguy cơ cao | < 70 mg/dL |
7,5-19,9% | Nguy cơ trung bình (có thể cao hơn sau cá thể hóa) | < 100 mg/dL hoặc < 70 mg/dL |
5-7,4% | Nguy cơ giới hạn (borderline) | Cân nhắc điều trị nếu có yếu tố tăng cường |
< 5% | Nguy cơ thấp | Lối sống, theo dõi |
Ngoài nguy cơ 10 năm, CAC còn được tích hợp như công cụ phân tầng bổ sung:
Điểm CAC | Mục tiêu LDL-C trong phòng ngừa tiên phát |
|---|---|
0 (âm tính) | Có thể trì hoãn điều trị thuốc nếu nguy cơ khác thấp |
1-99 hoặc < phần vị 75 theo tuổi/giới | < 100 mg/dL |
100-999 hoặc >= phần vị 75 theo tuổi/giới | < 70 mg/dL |
>= 1000 | < 55 mg/dL |
Cách dùng phương trình PREVENT trong thực hành: từng bước cụ thể
PREVENT là gì và khác PCE như thế nào?
Pooled Cohort Equations (PCE, 2013) tính nguy cơ 10 năm cho người 40-79 tuổi, dựa trên dữ liệu từ 4 cộng đồng Mỹ, thiếu đại diện cho người gốc Á, và không bao gồm chức năng thận hay chỉ số khối cơ thể.
PREVENT (2023, AHA) được xây dựng từ 6,6 triệu người Mỹ thuộc nhiều sắc tộc, tính được nguy cơ 10 năm và 30 năm, áp dụng từ 30 tuổi, và bổ sung hai biến số mới: eGFR và BMI. Đây là lý do PREVENT phù hợp hơn với bệnh nhân châu Á, người có bệnh thận mạn, và người trẻ tuổi hơn 40.
Bước 1: Xác định xem PREVENT có áp dụng không
PREVENT dùng cho phòng ngừa tiên phát. Nếu bệnh nhân đã có ASCVD, bỏ qua PREVENT, chuyển thẳng sang phân loại phòng ngừa thứ cấp ở trên.
PREVENT áp dụng khi bệnh nhân đáp ứng đủ ba điều kiện: (1) tuổi 30-79, (2) chưa có ASCVD hoặc xơ vữa dưới lâm sàng, (3) LDL-C trong khoảng 70-189 mg/dL.
Bước 2: Thu thập dữ liệu đầu vào
Bác sĩ cần 9 thông số: tuổi, giới, tổng cholesterol (mg/dL), HDL-C (mg/dL), huyết áp tâm thu (mmHg), đang dùng thuốc hạ áp không (có/không), đái tháo đường (có/không), hút thuốc lá (có/không), eGFR (mL/phút/1,73m²), và BMI (kg/m²). Nếu bệnh nhân đang dùng statin, cần ghi nhận điều đó để hiệu chỉnh.
Bước 3: Nhập vào calculator PREVENT
Calculator PREVENT trực tuyến miễn phí tại: prevent.heart.org. Kết quả trả về: nguy cơ tim mạch 10 năm (%), nguy cơ 30 năm (%), và phân loại nguy cơ (thấp, giới hạn, trung bình, cao).
Bước 4: Áp dụng mô hình CPR để ra quyết định
Sau khi có kết quả PREVENT, hướng dẫn 2026 đề xuất ba bước tiếp theo:
C (Calculate): Đọc nguy cơ 10 năm và 30 năm từ PREVENT. Nguy cơ 30 năm đặc biệt quan trọng với bệnh nhân trẻ, vì nguy cơ 10 năm của họ có thể thấp dù có nhiều yếu tố nguy cơ tích lũy.
P (Personalize): Bổ sung thông tin mà PREVENT không tính: tiền sử gia đình có ASCVD sớm (nam < 55 tuổi hoặc nữ < 65 tuổi ở người thân bậc 1), Lp(a) cao, hs-CRP cao (>= 2 mg/L), bệnh tự miễn (lupus, viêm khớp dạng thấp), HIV đang điều trị, tiền sản giật, mãn kinh sớm (< 40 tuổi). Những yếu tố này có thể nâng bệnh nhân từ nguy cơ giới hạn lên nguy cơ trung bình hoặc từ trung bình lên cao.
R (Reclassify): Nếu quyết định còn chưa rõ sau hai bước trên, cân nhắc đo CAC. CAC = 0 là tín hiệu để trì hoãn điều trị thuốc. CAC >= 100 khuyến cáo bắt đầu statin.
Minh hoạ bằng case lâm sàng
Case 1, Phòng ngừa tiên phát: Bệnh nhân nam, 48 tuổi, văn phòng, không hút thuốc, không đái tháo đường, huyết áp 145/90 mmHg đang điều trị 1 thuốc, cholesterol toàn phần 6,5 mmol/L (250 mg/dL), HDL-C 1,1 mmol/L (42 mg/dL), LDL-C 4,2 mmol/L (162 mg/dL), eGFR 82, BMI 27. Tiền sử cha mất vì nhồi máu cơ tim lúc 58 tuổi.
Nhập PREVENT: nguy cơ 10 năm khoảng 11%, phân loại nguy cơ trung bình. Bước P: bổ sung tiền sử gia đình sớm nâng lên nguy cơ cao. Quyết định: bắt đầu statin, mục tiêu LDL-C < 70 mg/dL, không cần đo CAC.
Case 2, Phòng ngừa thứ cấp nguy cơ rất cao: Bệnh nhân nữ, 62 tuổi, có tiền sử nhồi máu cơ tim cấp 2 năm trước và đặt stent. Đang dùng atorvastatin 40 mg, LDL-C hiện tại 88 mg/dL. Có đái tháo đường típ 2 và tăng huyết áp.
Phân loại: 1 biến cố ASCVD chính kèm 2 yếu tố (đái tháo đường, tăng huyết áp), đủ tiêu chí nguy cơ rất cao. Mục tiêu LDL-C < 55 mg/dL. LDL-C hiện tại 88 mg/dL chưa đạt. Bước tiếp: nâng atorvastatin lên 80 mg hoặc chuyển sang rosuvastatin 40 mg, kiểm tra lại 6-8 tuần. Nếu vẫn > 55 mg/dL, thêm ezetimibe 10 mg.
Case 3, Lp(a) cao phát hiện tình cờ: Bệnh nhân nam, 40 tuổi, xét nghiệm tổng quát phát hiện LDL-C 4,0 mmol/L (155 mg/dL), không có yếu tố nguy cơ khác, PREVENT cho nguy cơ 10 năm 3,5% (thấp). Bác sĩ đo thêm Lp(a): kết quả 185 nmol/L (> 125 nmol/L, ngưỡng yếu tố tăng cường).
Áp dụng bước P: Lp(a) cao nâng mức nguy cơ thực tế lên trung bình. Nguy cơ 30 năm từ PREVENT: 22%. Quyết định: bắt đầu statin liều trung bình, mục tiêu LDL-C < 100 mg/dL (theo nguy cơ trung bình), tư vấn kiểm tra Lp(a) cho anh chị em ruột vì yếu tố di truyền.
Phác đồ điều trị thuốc hạ lipid: từng bước cụ thể
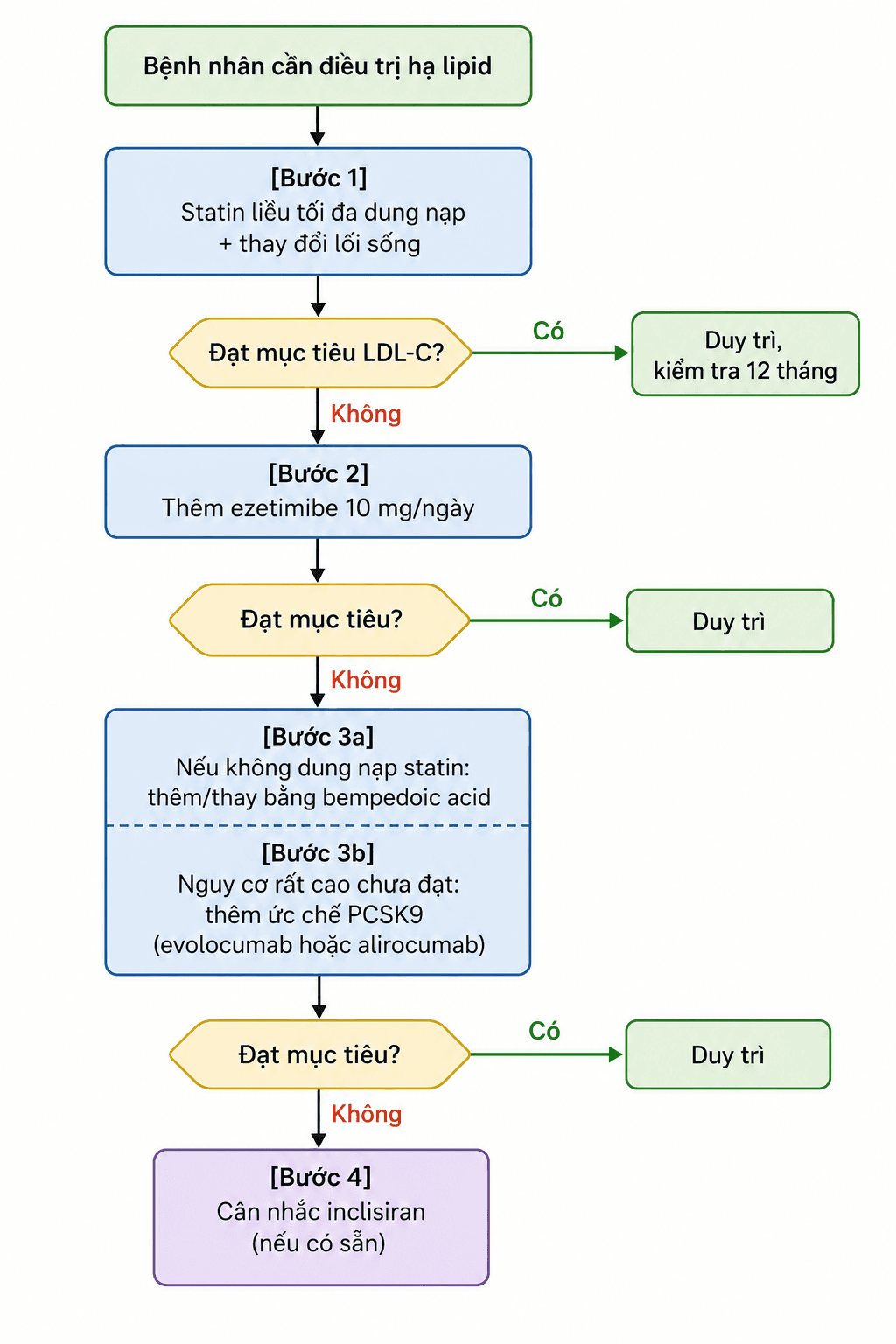
Hướng dẫn 2026 giữ statin là nền tảng, nhưng xây dựng thứ tự leo thang rõ ràng hơn. Quyết định leo thang dựa trên việc bệnh nhân đã đạt mục tiêu LDL-C hay chưa, không phải chỉ dựa trên cường độ statin đang dùng.
Bước 1: Tối ưu hóa statin
Mục tiêu: dùng statin cường độ cao dung nạp được.
Statin | Liều cường độ cao | Giảm LDL-C |
|---|---|---|
Atorvastatin | 40-80 mg/ngày | ~50% |
Rosuvastatin | 20-40 mg/ngày | ~50-55% |
Nếu bệnh nhân không dung nạp statin liều cao do đau cơ, thử giảm liều, đổi sang rosuvastatin (ít tác dụng cơ hơn), hoặc dùng statin cách ngày. Không dung nạp thực sự cần ghi nhận: CK tăng > 10 lần giới hạn trên bình thường kèm triệu chứng cơ.
Kiểm tra lại lipid sau 6-8 tuần. Nếu đạt mục tiêu LDL-C: duy trì, kiểm tra 12 tháng/lần. Nếu chưa đạt: chuyển sang bước 2.
Bước 2: Thêm ezetimibe
Ezetimibe 10 mg/ngày, uống buổi sáng hoặc tối, có thể dùng cùng hoặc tách giờ với statin. Cơ chế: ức chế hấp thu cholesterol tại ruột non, giảm LDL-C thêm 15-20% trên nền statin.
Ezetimibe là lựa chọn bước 2 vì: sẵn có tại Việt Nam (biệt dược Ezetrol và nhiều generic), bảo hiểm y tế đã thanh toán ở nhiều tuyến, an toàn tốt, tương tác thuốc ít.
Kiểm tra lại 6-8 tuần. Nếu chưa đạt: chuyển sang bước 3.
Bước 3: Thêm bempedoic acid hoặc ức chế PCSK9
Bempedoic acid (180 mg/ngày, uống) ức chế enzyme ACL trong gan, giảm LDL-C thêm 15-20% trên nền statin và ezetimibe. Không gây đau cơ vì không vào tế bào cơ vân. Phù hợp đặc biệt với bệnh nhân không dung nạp statin. Hiện chưa có tại Việt Nam nhưng có thể nhập qua kênh điều trị đặc biệt.
Ức chế PCSK9 kháng thể đơn dòng giảm LDL-C mạnh nhất: 50-60% thêm trên nền statin và ezetimibe.
Thuốc | Liều | Đường dùng | Tần suất |
|---|---|---|---|
Evolocumab (Repatha) | 140 mg | Tiêm dưới da | Mỗi 2 tuần |
Evolocumab | 420 mg | Tiêm dưới da | Mỗi tháng |
Alirocumab (Praluent) | 75-150 mg | Tiêm dưới da | Mỗi 2 tuần |
Bằng chứng: thử nghiệm FOURIER (2017, NEJM) trên 27.564 bệnh nhân ASCVD cho thấy evolocumab đưa LDL-C trung vị từ 92 mg/dL xuống 30 mg/dL, giảm biến cố tim mạch chính 15% (HR 0,85) và giảm nguy cơ đột quỵ, nhồi máu cơ tim 20% (DOI: 10.1056/NEJMoa1615664). Thử nghiệm ODYSSEY OUTCOMES (2018, NEJM) trên 18.924 bệnh nhân sau hội chứng vành cấp xác nhận alirocumab giảm biến cố 15% (HR 0,85; KTC 95%: 0,78-0,93) và xu hướng giảm tử vong (DOI: 10.1056/NEJMoa1801174). Dữ liệu FOURIER-OLE theo dõi 8 năm xác nhận lợi ích duy trì và không tăng tác dụng phụ theo thời gian (DOI: 10.1161/CIRCULATIONAHA.122.061620).
Tại Việt Nam, evolocumab và alirocumab đã có nhưng chưa được bảo hiểm y tế thanh toán, chi phí khoảng 3-5 triệu đồng/lần tiêm. Chỉ định thực tế: bệnh nhân ASCVD nguy cơ rất cao chưa đạt LDL-C < 55 mg/dL dù đã dùng statin liều cao + ezetimibe.
Bước 4: Inclisiran (nếu có)
Inclisiran (284 mg, tiêm dưới da) dùng 2 lần/năm sau liều tải, cơ chế siRNA ức chế tổng hợp PCSK9 trong gan. Giảm LDL-C 50% trên nền statin. Hiện chưa có tại Việt Nam, đang trong lộ trình đăng ký.
Sơ đồ quyết định leo thang điều trị
Lipoprotein(a) và ApoB: khi nào đo và làm gì với kết quả
Lipoprotein(a): từ tùy chọn đến Class I bắt buộc
Lp(a) là hạt lipoprotein gắn thêm apolipoprotein(a), gây xơ vữa và tăng đông, được xác định chủ yếu bởi gen LPA. Nồng độ Lp(a) ổn định suốt đời và không giảm khi dùng statin. Đây là lý do đo một lần là đủ.
Khi nào ưu tiên đo Lp(a):
- Tiền sử gia đình có bệnh tim mạch sớm (nam < 55 tuổi, nữ < 65 tuổi)
- LDL-C tăng không giải thích được dù chế độ ăn hợp lý
- Bệnh nhân ASCVD nhưng không có yếu tố nguy cơ cổ điển rõ ràng
- Cân nhắc leo thang điều trị nhưng còn phân vân
Kết quả và ý nghĩa:
Nồng độ Lp(a) | Nguy cơ | Hành động lâm sàng |
|---|---|---|
< 75 nmol/L (< ~30 mg/dL) | Không tăng | Không thay đổi chiến lược |
75-124 nmol/L | Tăng nhẹ | Ghi nhận, kiểm soát yếu tố nguy cơ khác |
125-249 nmol/L (>= 50 mg/dL) | Yếu tố tăng cường (tăng ~1,4 lần nguy cơ) | Hạ LDL-C tích cực hơn, tư vấn anh chị em và con cái đo Lp(a) |
>= 250 nmol/L (>= 100 mg/dL) | Nguy cơ cao (tăng ~2 lần nguy cơ) | Mục tiêu LDL-C thấp hơn một bậc; theo dõi thử nghiệm thuốc đặc hiệu Lp(a) |
Khi Lp(a) >= 125 nmol/L, hướng dẫn khuyến cáo tích cực kiểm soát LDL-C và các yếu tố nguy cơ kèm theo, không phải chỉ ghi nhận và theo dõi. Nghiên cứu của Small và cộng sự (2024, JAMA Cardiology) trên 357.220 người trong UK Biobank cho thấy Lp(a) tăng liên quan đến nguy cơ MACE, nhồi máu cơ tim và bệnh động mạch ngoại biên tăng rõ ràng, độc lập với tình trạng viêm (hs-CRP) (DOI: 10.1001/jamacardio.2023.5605). Tasdighi và cộng sự (2023) tổng hợp bằng chứng toàn diện về cấu trúc, di truyền và các thuốc RNA đặc hiệu đang thử nghiệm pha III (DOI: 10.1146/annurev-pharmtox-031023-100609).
ApoB: hữu ích nhưng không phải ưu tiên đầu
ApoB phản ánh tổng số hạt lipoprotein gây xơ vữa (LDL, VLDL, IDL, Lp(a)). LDL-C có thể bình thường nhưng ApoB cao nếu bệnh nhân có nhiều hạt LDL nhỏ dày đặc, thường gặp ở người béo phì, kháng insulin, hoặc triglycerid tăng.
Đo ApoB khi: triglycerid > 200 mg/dL (LDL-C tính toán kém chính xác), đái tháo đường típ 2, hoặc LDL-C đã đạt mục tiêu nhưng bác sĩ nghi ngờ còn nguy cơ tồn dư. Mục tiêu ApoB tương ứng với LDL-C < 70 mg/dL là ApoB < 80 mg/dL; LDL-C < 55 mg/dL là ApoB < 65 mg/dL.
Ý nghĩa thực tiễn cho y tế Việt Nam
Những gì bác sĩ có thể làm ngay hôm nay
Phân loại lại nguy cơ bệnh nhân ASCVD hiện có trong danh sách. Với những bệnh nhân đã có bệnh mạch vành hoặc đột quỵ, kiểm tra họ có đủ tiêu chí "nguy cơ rất cao" không (biến cố từ 2 lần, hoặc 1 biến cố kèm đái tháo đường hoặc tăng huyết áp). Nếu đủ tiêu chí, mục tiêu LDL-C phải < 55 mg/dL, không phải < 70 mg/dL như trước.
Với bệnh nhân chưa đạt mục tiêu mới này dù đã dùng statin, bổ sung ezetimibe là bước tiếp theo chi phí thấp, bằng chứng tốt, và phù hợp với điều kiện bảo hiểm y tế Việt Nam.
Đo Lp(a) ưu tiên cho bệnh nhân có tiền sử gia đình bệnh tim mạch sớm. Xét nghiệm này đã có tại nhiều bệnh viện tuyến tỉnh và trung ương.
Chuyển sang PREVENT
Calculator PREVENT miễn phí tại prevent.heart.org. Bác sĩ tại Việt Nam có thể dùng ngay trên điện thoại trong buổi khám. So với PCE, PREVENT cho kết quả phù hợp hơn với bệnh nhân người Việt vì bổ sung eGFR và BMI, hai chỉ số thường có sẵn trong hồ sơ bệnh nhân.
Thách thức còn lại
Thuốc ức chế PCSK9 (evolocumab, alirocumab) và bempedoic acid chưa được bảo hiểm y tế Việt Nam thanh toán. Với những bệnh nhân ASCVD nguy cơ rất cao chưa đạt LDL-C < 55 mg/dL sau statin + ezetimibe, bác sĩ cần tư vấn thẳng về chi phí và lợi ích thực sự để bệnh nhân quyết định.
Điểm chính cần nhớ
- Hướng dẫn 2026 quay lại mục tiêu LDL-C cụ thể: < 55 mg/dL cho nguy cơ rất cao, < 70 mg/dL cho nguy cơ cao, < 100 mg/dL cho nguy cơ trung bình.
- Nguy cơ rất cao trong phòng ngừa thứ cấp: từ 2 biến cố ASCVD trở lên, hoặc 1 biến cố kèm >= 2 yếu tố nguy cơ nặng (đái tháo đường, tăng huyết áp, suy thận, hút thuốc, LDL-C tồn dư cao).
- PREVENT thay PCE, dùng cho người 30-79 tuổi chưa có ASCVD, tính tại prevent.heart.org; bổ sung eGFR, BMI và nguy cơ 30 năm.
- Lp(a) >= 125 nmol/L là chỉ điểm cần hạ LDL-C tích cực hơn và kiểm tra thân nhân; đo một lần là đủ vì nồng độ ổn định suốt đời.
- Thứ tự điều trị: statin tối đa, rồi ezetimibe, rồi bempedoic acid hoặc ức chế PCSK9, rồi inclisiran; quyết định leo thang dựa trên việc LDL-C có đạt mục tiêu không.
Câu hỏi thường gặp
Làm thế nào để xác định bệnh nhân sau nhồi máu cơ tim có phải nhóm "nguy cơ rất cao" theo hướng dẫn ACC/AHA 2026 không?
Bệnh nhân sau nhồi máu cơ tim là "nguy cơ rất cao" khi đáp ứng một trong hai tiêu chí: (1) có từ 2 biến cố tim mạch chính trở lên (nhồi máu cơ tim, đột quỵ thiếu máu, hoặc tái tưới máu khẩn cấp); hoặc (2) có 1 biến cố kèm ít nhất 2 trong 5 yếu tố: đái tháo đường, tăng huyết áp đang điều trị, suy thận mạn độ 3-4, hút thuốc đang diễn ra, hoặc LDL-C vẫn > 70 mg/dL dù đã dùng statin tối đa. Nếu đủ tiêu chí, mục tiêu LDL-C là < 55 mg/dL.
Phương trình PREVENT dùng cụ thể như thế nào và tôi cần nhập những thông số nào?
Truy cập prevent.heart.org, nhập 9 thông số: tuổi, giới tính, tổng cholesterol, HDL-C, huyết áp tâm thu, có đang dùng thuốc hạ áp không, có đái tháo đường không, có đang hút thuốc không, và eGFR cùng BMI. PREVENT cho nguy cơ 10 năm và 30 năm. Nếu nguy cơ 10 năm >= 7,5% là trung bình hoặc cao, cần bắt đầu thảo luận điều trị. Với bệnh nhân trẻ 30-45 tuổi, chú ý nguy cơ 30 năm vì nguy cơ 10 năm của họ thường thấp dù có nhiều yếu tố tích lũy.
Nếu bệnh nhân đang dùng statin + ezetimibe nhưng LDL-C vẫn chưa đạt < 55 mg/dL, bước tiếp theo là gì theo hướng dẫn 2026?
Bước tiếp theo là thêm ức chế PCSK9 (evolocumab hoặc alirocumab). Đây là nhóm thuốc mạnh nhất hiện có, giảm thêm 50-60% LDL-C trên nền statin và ezetimibe. Tại Việt Nam, evolocumab đã có nhưng chưa được bảo hiểm y tế thanh toán. Nếu bệnh nhân không tiếp cận được ức chế PCSK9 vì chi phí, bempedoic acid là lựa chọn thay thế uống hàng ngày với hiệu quả hạ LDL-C trung bình 15-20%.
Nguồn tham khảo
- Grundy SM, Stone NJ, Bailey AL et al. 2026 ACC/AHA/AACVPR/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Dyslipidemia. Circulation. 2026. DOI: 10.1161/CIR.0000000000001423. PMID: 41824590.
- Sabatine MS, Giugliano RP, Keech AC et al. Evolocumab and Clinical Outcomes in Patients with Cardiovascular Disease. N Engl J Med. 2017;376(18):1713-1722. DOI: 10.1056/NEJMoa1615664. PMID: 28304224.
- Schwartz GG, Steg PG, Szarek M et al. Alirocumab and Cardiovascular Outcomes after Acute Coronary Syndrome. N Engl J Med. 2018;379(22):2097-2107. DOI: 10.1056/NEJMoa1801174. PMID: 30403574.
- Small AM, Pournamdari A, Melloni GEM et al. Lipoprotein(a), C-Reactive Protein, and Cardiovascular Risk in Primary and Secondary Prevention Populations. JAMA Cardiol. 2024;9(4):385-391. DOI: 10.1001/jamacardio.2023.5605. PMID: 38353970.
- Tasdighi E, Adhikari R, Almaadawy O et al. LP(a): Structure, Genetics, Associated Cardiovascular Risk, and Emerging Therapeutics. Annu Rev Pharmacol Toxicol. 2023;64:135-157. DOI: 10.1146/annurev-pharmtox-031023-100609. PMID: 37506332.
- O'Donoghue ML, Giugliano RP, Wiviott SD et al. Long-Term Evolocumab in Patients With Established Atherosclerotic Cardiovascular Disease. Circulation. 2022;146(15):1109-1119. DOI: 10.1161/CIRCULATIONAHA.122.061620. PMID: 36031810.
Bài viết liên quan
Kháng kháng sinh: Mối đe dọa toàn cầu và trách nhiệm của mỗi người
Việt Nam có tỷ lệ kháng kháng sinh cao nhất thế giới với 40% E.coli kháng thuốc. Hiểu đúng để sử dụng kháng sinh an toàn và có trách nhiệm.
Thuốc generic vs thuốc biệt dược: Có thực sự khác nhau?
Thuốc generic rẻ hơn 30-80% nhưng có cùng hoạt chất với thuốc gốc. Phân biệt đúng sai về thuốc generic để tiết kiệm chi phí điều trị.
Tế bào gốc trong điều trị bệnh Parkinson: Hy vọng mới từ phòng thí nghiệm
Thử nghiệm cấy ghép tế bào gốc iPSC tại Đại học Kyoto cho kết quả khả quan trong điều trị Parkinson. Dự kiến phê duyệt lâm sàng 2030-2035.